Онкология
Плоскоклеточный рак шейки матки
27.03.2017
Злокачественные образования, которые поражают шейку матки, относятся к опасным и тяжелым заболеваниям онкологического характера.
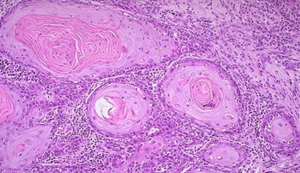
Выделяют формы данной патологии – плоскоклеточный рак и адекорциному. Что такое плоскоклеточный рак шейки матки?
Это злокачественное новообразование, формирующееся из эпителиальных тканей, которые покрывают наружный слой шейки матки. Эта патология сокращает жизнь женской половине населения на двадцать пять лет. Высокая смертность обуславливается диагностированием заболевания на поздних стадиях.
В 40% случаев рак шейки матки обнаруживают на последних этапах развития. Объясняется это тем, что заболевание может протекать бессимптомно на протяжении времени. Диагностика возможна при регулярных осмотрах гинекологом.
Причины плоскоклеточного рака шейки матки
Причиной развития плоскоклеточного рака шейки матки является наличие в организме вируса папилломы. Вирус папилломы способен вызвать нарушения строения эпителиальных клеток органа, провоцируя раковое перерождение. Риск инфицирования ВПЧ повышают факторы:
- постоянная смена сексуальных партнеров;
- раннее начало сексуальной жизни.
Клеточному перерождению способствуют:
- курение;
- воспалительный процесс в маточной шейке;
- гормональные расстройства;
- локальные нарушения иммунной системы;
- хирургические вмешательства на шейке матки (выскабливание).
Симптомы плоскоклеточного рака шейки матки
Плоскоклеточный рак шейки матки проявляется триадой признаков – кровотечением, выделением белей и болевым синдромом.
- Кровотечения обусловлены контактными причинами, в ряде которых могут быть: половой акт, гинекологический осмотр, запоры. Кровотечение является результатом повреждения поверхностных сосудов злокачественного новообразования. Подобная симптоматика в период менопаузы говорит с точностью до 90% об онкологическом заболевании женских органов.
- Бели (водянистые, зловонные или без запаха, с прожилками крови) выделяются из-за разрушения межтканевых лимфатических капилляров. При задержке выделений омертвевшего новообразования провоцируется инфекционное присоединение, которое сопровождается зловонным запахом.
- Болевой синдром различной интенсивности и локализации является признаком запущенности процесса, когда метастазы поразили копчиковые, поясничные, крестцовые неровные сплетения.
При развитии плоскоклеточного рака шейки матки проявляется симптоматика поражения мочеполовой системы, печёночных и кишечных патологий.
Формы плоскоклеточного рака
Плоскоклеточный рак классифицируется по степени клеточной дифференцировки (строение клеток и их изменения) эпителия:
- высокодифференцированное новообразование;
- умеренно дифференцированное;
- низкодифференцированное.
Чем выше дифференцировка, тем тяжелее лечение заболевания. Также выделяют доклинические формы рака:
- Неинвазивная форма. Данная форма характеризуется месторасположением опухоли, не выходящим за пределы эпителия.
- Инвазивная форма. Характеризуется прорастанием новообразования в глубину шейки
матки и близлежащие органы. Инвазивная форма способна образовывать ороговевшие зоны и метастазировать в лимфатическую и кровеносную систему. В местах поражения образуются воспалительные процессы, возникает отечность
Виды злокачественных новообразований:
- полиповидной формы, имеющие четкие границы;
- вид клеточных скоплений с прожилками крови;
- напоминающие язвочки.
Плоскоклеточный рак делится на формы: ороговевшую и неороговевшую.
- При ороговевшей форме новообразования происходит накапливание в цитоплазме злокачественных клеток кератогиалиновых гранул и так называемых, «раковых жемчужин», которые состоят из геосфер (многослойных оболочек) с центральным ороговением в раковой клетке. При ороговевшей форме дифференцировка рака высока. Размножения клеток при данной форме нет.
- Неороговевшая форма опухоли характеризуется овальным или многогранным строением с зернистой цитоплазмой. Ядро клетки может принять любую форму – от маленьких до больших размеров, с несколькими или одним клеточным ядром. Межклеточных контактов при неороговевшей форме нет, но присутствует деление как раковых, так и здоровых клеток.
Стадии плоскоклеточного рака шейки
Клиническая картина заболевания зависит от степени поражения органа.
- Нулевая стадия. Она стадия делится на преинвазивную имикроинвазивную форму рака. При первой происходит начальное формирование злокачественного процесса, а при второй происходит внедрение новообразования в ткань, размер которого не превышает трех миллиметров. Симптомы на нулевой стадии отсутствуют.
- Первая стадия. Стадия характеризуется опухолевым ростом. Пораженная зона затрагивает слизистую оболочку шейки матки, проникая вглубь ткани до четырех миллиметров.
- Вторая стадия. Происходит метастазирование новообразование в матку.
- Третья стадия. Заочно называется стадией прогрессирования. Наблюдается метастазирование в органы таза, метастазы могут поразить мочеточник, вызывая его закупорку, провоцируя гидронефроз.
- Четвертая стадия (терминальная). Стадия характеризуется интенсивным ростом злокачественного новообразования. Опухоль прорастает в прямую кишку и крестец. Затем начинается распад опухоли, ее частицы проникают в близлежащие органы, провоцируя образование вторичного опухолевого процесса.
Диагностика плоскоклеточного рака
Залогом лечения плоскоклеточного рака шейки матки является качественная и своевременная диагностика.
На первых стадиях развития рак диагностируется на плановом осмотре у гинеколога. Это связывают с бессимптомным протеканием заболевания. Женщинам стоит знать о том, что выделения слизистого характера, с небольшой примесью крови, могут являться неспецифическим симптомом онкологических заболеваний. Чем больше злокачественное новообразование, тем обильней выделяются частицы крови.
Подозрение на онкологический диагноз устанавливается гинекологом на основании визуальных, мануальных и инструментальных осмотров. Врач может идентифицировать образование неизвестного характера с использованием зеркал и колькоскопии.
Колькоскопия — осмотр маточной шейки при помощи специального прибора – колькоскопа, позволяющего исследовать половые органы в увеличенном виде на мониторе. Завершающий этап гинекологического обследования – это биопсия, предусматривающая забор небольшого количества пораженной ткани с последующим гистологическим исследованием. После подтверждения гистологии пациентку отправляют на консультацию к врачу-онкологу.
Лечение и прогноз
 Выбор стратегии лечебного процесса определяется стадией и распространением образования.
Выбор стратегии лечебного процесса определяется стадией и распространением образования.
На этапе предракового изменения маточной шейки существует возможность сохранения органа и детородных функций. На первых стадиях развития онкологического заболевания проводится гистерэктомия (удаление матки хирургическим путем). Часто операция дополняется удалением лимфатических узлов тазовой области. Вопрос о сохранении яичников рассматривается в индивидуальном порядке.
В дополнение к оперативному вмешательству проводят лучевую и химиотерапию. Своевременное обнаружение рака на нулевой стадии развития гарантирует полное излечение более чем в 95% случаев.
При лечении данного заболевания первой степени необходимо применение хирургического вмешательства для удаления придатков, с последующей радиотерапией. Прогноз успешности лечения составляет более 75% случаев.
При второй стадии развития патологии, в случае вовлечения в процесс верхней части влагалища с возможным поражением матки, лечение производится лучевой терапией. Оперативное вмешательство при заболевании, как плоскоклеточный рак шейки матки второй стадии, применяется редко. Прогноз благоприятен в 50% случаев.
Третья стадия обусловлена метастазированием в область малого таза. В данном случае лечение осуществляется радиотерапией и экстренным хирургическим вмешательством в целях стентирования мочеточника. Пятилетняя выживаемость составляет не более 30%.
Четвертая стадия лечения включает лучевую терапию, оперативное вмешательство, химиотерапевтические процедуры, являющиеся паллиативной мерой (временным облегчением). Выживаемость последующих пяти лет составляет около 3%.