Неврология
Гипоксически-ишемическая энцефалопатия
12.12.2019
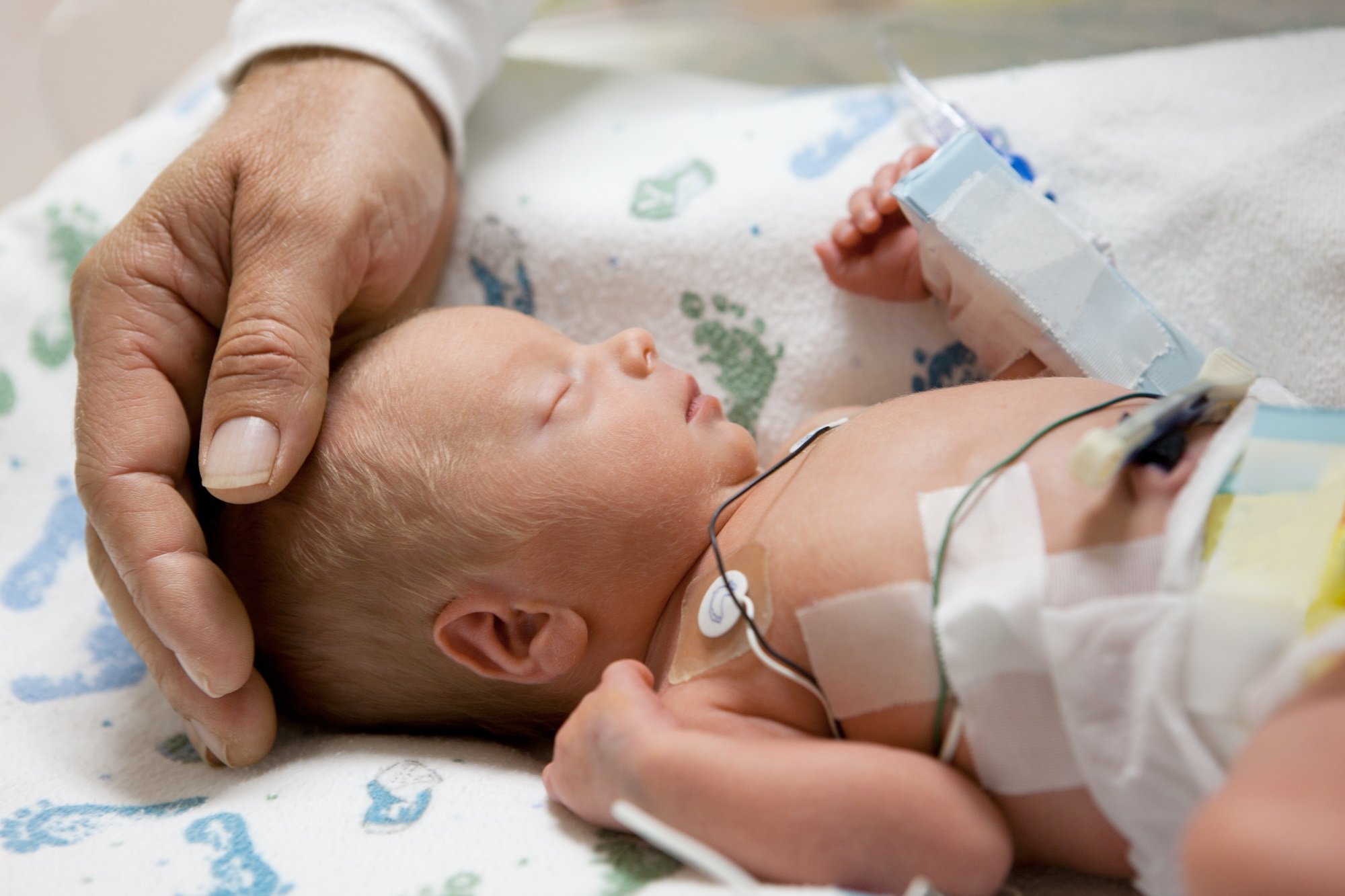
Гипоксически-ишемическая энцефалопатия развивается у новорожденных при недостаточном снабжении церебральной ткани кислородом и питательными веществами в процессе внутриутробного развития, в момент родов или в первые недели жизни.
Факторы риска
Факторами, провоцирующими заболевание в перинатальный период, выступают:
- хронические болезни у матери;
- инфекционные процессы в материнском организме в период вынашивания плода;
- неправильное питание;
- многоплодная беременность;
- метаболические нарушения и генетический фактор;
- патологии беременности (токсикоз, гестоз, кровотечения, преэклапсия и эклампсия, отслойка плаценты и т.д.);
- нарушения родовой деятельности и травмы при родовспоможении;
- преждевременные роды;
- роды в подростковом возрасте и первые роды после 35 лет;
- радиоактивные воздействия;
- употребление алкоголя, наркотических средств, в период беременности;
- проживание в экологически неблагоприятной зоне или работа на вредном производстве.
Все эти причины могут приводить к нарушению кровоснабжения тканей плода. Головной мозг наиболее чувствителен к гипоксии, поэтому первые изменения наблюдаются именно в нейронах ЦНС.
Состояние новорожденного принято оценивать по шкале Апгар. Если сумма баллов превышает 6, то состояние младенца удовлетворительное, а риски минимальные. Сумма баллов 3 и ниже, указывает на тяжелое состояние и угрозу жизни новорожденного, а также необходимость немедленного принятия мер. Средняя степень тяжести при сумме баллов 4-6, требует врачебного вмешательства для минимизации рисков.
При ишемии мозга у недоношенных детей, в первую очередь поражается белое мозговое вещество, а у малышей, появившихся в срок, повреждениям больше подвержена кора.
В первые месяцы жизни у новорожденных нервная ткань ЦНС еще способна к регенерации, поэтому важно своевременно диагностировать и лечить патологические изменения в мозговых структурах.
Гипоксическая энцефалопатия у взрослых может развиваться вследствие:
- интоксикаций монооксидом углерода;
- асфиксии;
- резкого снижения артериального давления;
- применения некоторых лекарственных препаратов (в том числе наркоза);
- отравлений алкоголем или наркотическими средствами;
- травм головы;
- инсульта;
- инфаркта миокарда;
- тромбоэмболии артерий, снабжающих головной мозг.
Симптомы
Заболевание у новорожденных детей проявляется следующими симптомами:
- реакция на свет, звук и прикосновения выражена недостаточно;
- малыш вздрагивает без причин, наблюдаются подергивания руками и ногами;
- постоянный плач;
- нарушение сна, частые пробуждения;
- повышенная частота срыгивания;
- плохой аппетит;
- судороги;
- увеличение размеров головы, выпирание родничков (водянка головного мозга);
- сниженные рефлекторные реакции и тонус мышц;
- слабая активность.
В тяжелых случаях малыш пребывает в коматозном состоянии, не отвечает на раздражители. У ребенка понижается артериальное давление до критических показателей, нарушается дыхание и работа сердца.
В зависимости от тяжести патологического процесса различают три стадии.
Легкая. У малыша наблюдаются признаки повышенной возбудимости или напротив, угнетенное состояние, иногда ослабляется сосательный рефлекс, снижается тонус мышц. Своевременная терапия позволяет значительно снизить риски последующих осложнений, однако ребенку необходимо наблюдаться у детского невролога после основного лечения.
Средняя. Проявляется возбуждением, которое сменяется угнетением ЦНС, периодическими судорожными пароксизмами, гидроцефалией и повышенным внутричерепным давлением. Хватательный и сосательный рефлекс ослаблен или отсутствует, иногда наблюдаются кратковременные остановки дыхания. Первую помощь оказывают в родильном доме, после чего ребенку необходимо дополнительное лечение в условиях стационара.
Тяжелая. При тяжелой степени оксигенация церебральных тканей практически полностью прекращается, что выражается коматозным (или прекоматозным) состоянием. Выявляется нистагм, пучеглазие, судорожные пароксизмы генерализированного характера. Для стабилизации жизненно важных функций необходимо проведение реанимационных мероприятий. После этого требуются длительная терапия и реабилитация.
Диагностика
При постановке диагноза должны учитываться факторы риска, клинические проявления, диагностические тесты, результаты лабораторных и инструментальных исследований.
Диагностика гипоксически-ишемической энцефалопатии у новорожденных требует анализа факторов антенатальных и интранатальных рисков. Учитывается анамнез матери, образ ее жизни, сопутствующие заболевания, особенности течения беременности и родов, наличие осложнений.
Определяется состояние новорожденного, степень клинических проявлений и их динамика. Степень гипоксии определяется путем наблюдения за реакциями младенца, а также забора крови из артериальных сосудов пуповины в первые полчаса после родов.
К характерным признакам перинатального кислородного голодания относят:
- кислая реакция артериальной крови, отобранной из пуповины (ацидоз);
- оценка по Апгар менее четырех баллов;
- симптомы нарушения нервной деятельности в первые дни после рождения (судорожные пароксизмы, низкое артериальное давление, коматозное или прекоматозное состояние);
- нарушения функций внутренних органов.
Лабораторная диагностика включает исследования:
- газового состава пуповинной крови;
- содержания глюкозы, мочевины и креатинина в крови;
- содержания электролитов в плазме;
- печеночных ферментов;
- гематологических показателей.
Проводят регулярное измерение температуры тела, артериального давления, а также контролируют сердечную деятельность.
Оценку состояния структур головного мозга и его функциональную активность определяют при помощи инструментальных исследований:
- УЗИ;
- допплерография;
- МРТ;
- электроэнцефалография.
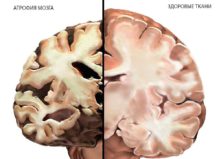
УЗИ головного мозга и допплерография у новорожденных дает обширные представления о состоянии церебральных структур. В младенческом возрасте роднички еще не закрыты, поэтому ультразвуковые волны свободно проникают в черепную коробку. Тяжелые патологии характеризуются изменениями в области подкорковых ядер и средней церебральной артерии. На снимках МРТ визуализируются светлые пятна в зоне таламуса и базальных ядер.
С помощью электроэнцефалографии определяют функциональную активность зон мозга, на основании чего составляют план лечения и прогнозируют исход патологии.
Гипоксичеки-ишемическую энцефалопатию необходимо дифференцировать с:
-
- острым нарушением церебрального кровообращения;
- неонатальными миопатиями;
- новообразованиями головы;
- инфекциями;
- геморрагическим и ишемическим инсультом;
- генетическими нарушениями;
- токсико-гипоксической энцефалопатией.
Лечение
Терапия заболевания подразумевает реанимационные мероприятия (если это необходимо), медикаментозную терапию, физиотерапию и соответствующий уход.
При нарушениях тяжелой степени, в первую очередь необходимо стабилизировать жизненно важные функции – дыхание и сердечную деятельность, нормализовать показатели гемодинамики и обменных процессов. Для этих целей проводится:
- гипотермия (температура 33-34 градуса Цельсия);
- адекватная оксигенация в кислородной камере или при помощи аппарата ИВЛ;
- системная перфузия;
- переливание крови или плазмы;
- коррекция обмена веществ;
- устранение судорожных пароксизмов;
- обезболивание.
Уход
Чтобы обеспечить оптимальные условия для лечения новорожденного, следует придерживаться следующих рекомендаций:
- поддерживайте температуру в помещении на уровне 25 градусов Цельсия;
- не пеленайте ребенка, руки и ноги должны располагаться свободно;
- устраните источники яркого света и не допускайте громких звуков;
- мать должна поддерживать тактильный контакт с ребенком;
- обеспечьте малышу полноценное питание (в идеале материнское молоко).
Тяжелым маленьким пациентам, которые находятся в больнице, необходимо обеспечить своевременное введение анальгезирующих препаратов, лекарственных средств, поддерживающих жизненно важные функции. Если требуется частое внутривенное введение препаратов или предусмотрены периодические заборы крови на анализ, целесообразно установить катетер. При невозможности энтерального кормления назначают внутривенное введение питательных растворов.
Хирургическое лечение
Оперативное вмешательство проводят в случае перивентрикулярного кровоизлияния, а также развития водянки головного мозга. Путем вентрикулярного шунтирования обеспечивается устранение лишней жидкости из мозговых тканей и снижение внутричерепного давления. Такая операция позволяет предупредить отек мозга и способствует нормализации состояния младенца.
Медикаменты
В качестве медикаментозного лечения применяют внутривенное введение физиологического раствора и глюкозы, препаратов, купирующих судорожный синдром, обезболивающих средств. При нарушениях сердечной деятельности и дыхания, назначают средства, стимулирующие данные функции. После стабилизации общего состояния назначают медикаменты, нормализующие обменные процессы и способствующие регенерации нервной ткани.
Антиконвульсанты
Судороги у новорожденных часто становятся следствием гипогликемии, поэтому при пониженном уровне глюкозы в крови ее раствор вводят внутривенно. В случае судорожных пароксизмов при нормальном уровне глюкозы, применяют противосудорожные препараты.
Фенобарбитал. Введение фенобербитала осуществляют внутривенно или внутримышечно. Если судороги не прекращаются, препарат вводят повторно в половине дозы.
Фенитоин. Устойчивые судороги, которые продолжаются после введения Фенобарбитала, купируют препаратом Фенитоин. Лекарственное средство разводят изотоническим раствором гидрокарбоната натрия и вводят капельным путем внутривенно в течение получаса.
Сердечно-сосудистые средства
Для поддержания функций сердечной мышцы и нормализации гемодинамики назначают:
- внутривенное введение физиологического раствора;
- Допамин;
- Добутамин;
- Адреналин;
- Гидрокортизон.
Последствия
Последствия гипоксически-ишемической энцефалопатии у грудничка зависят от тяжести патологии, а также от эффективности проведенной терапии.
Легкая и средняя степень недуга, симптоматика которого проявляется менее десяти суток при условии адекватного лечения может закончиться полным выздоровлением или минимальными мозговыми дисфункциями (гиперактивностью, синдромом дефицита внимания).
Если клинические признаки сохраняются десять суток и более, существенно возрастает вероятность негативных последствий. Тяжелая степень заканчивается смертью каждого третьего младенца. Выжившие дети отстают в росте и развитии от сверстников, а отдаленные последствия проявляются в форме ДЦП, аутизма, слабоумия, эпилепсии.
Благодаря способности мозга к регенерации в младенческом возрасте, своевременная терапия позволяет достичь хороших результатов в лечении заболевания.
Профилактика
Профилактические мероприятия начинаются еще на этапе планирования беременности. Важно, чтобы будущая мама прошла полное обследование, которое включает анализы на инфекции, передающие половым путем. Если обнаружены проблемы со здоровьем, их необходимо устранить или стабилизировать. Будущим родителям следует отказаться от вредных привычек в пользу здорового образа жизни. Также в период вынашивания малыша, женщине необходимо посещать врача в плановом порядке и следовать его рекомендациям.
Современное медицинское оборудование и новейшие методики исследований, позволяют определить возможные осложнения родов задолго до их начала. При тазовом предлежании, эклампсии, крупноплодии, узком тазе роженицы и прочих факторах риска показано кесарево сечение. При обнаружении у новорожденного первых признаков гипоксии, необходимо как можно быстрее принять меры по восстановлению оксигенации тканей.