Гастроэнтерология
Колоноскопия — что это такое?
05.01.2019
Колоноскопией называют инструментальный метод диагностики, который проводится врачом-проктологом с целью оценки состояния кишечника, забора пораженных тканей, а также удаления полипов.
Преимущество метода в информативности, что позволяет определить патологию толстой кишки и назначить лечение. Поскольку процедура имеет сложную технику, сопровождается осложнениями, перед исследованием пациенту надо посетить врача, который расскажет, что такое колоноскопия, какие противопоказания к выполнению.
Описание процедуры
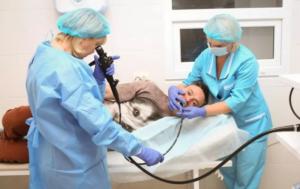 Колоноскопия — инструментальная диагностика толстой и прямой кишки путем визуализации её слизистой поверхности посредством фиброколоноскопа.
Колоноскопия — инструментальная диагностика толстой и прямой кишки путем визуализации её слизистой поверхности посредством фиброколоноскопа.
Если в ходе выполнения процедуры доктор обнаружил в кишечном тракте новообразования, он в обязательном порядке проводит биопсию подозрительного участка ткани, который в дальнейшем подвергается гистологическому исследованию.
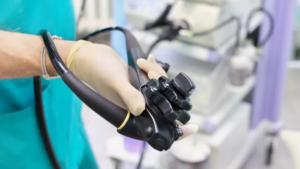
Фиброколоноскоп – аппарат, созданный в виде длинного гибкого зонда, оснащенный такими функциями, как подсветка внутренних органов, забор биоматериала и накачивание кишечной полости кислородом. Инструмент подключен к видеокамере, что позволяет проктологу осуществлять контроль над ходом проведения манипуляции, за счет снижается риск развития неприятных осложнений.
Еще одна особенность проведения колоноскопии состоит в отсутствии риска термального поражения слизистой оболочки. Данный факт обусловлен тем, что в структуре оптического аппарата содержится также источник холодного света, благодаря которому проктолог тщательно изучает кишечник на предмет наличия патологии, но не оставляет на нем ожогов.
К преимуществам диагностики относят:
- определение цвета и блеска слизистой ткани;
- оценка состояния местной сосудистой сетки;
- обнаружение воспалительных очагов;
- определение диаметра кишечного просвета;
- выявление бактериальной микрофлоры.
Многофункциональность колоноскопии позволяет с легкостью обнаружить рубцы и шрамы, образовавшиеся на фоне спаечного процесса, трещины, полипы и геморроидальные образования. Инструментальное исследование проводится также в лечебных целях при необходимости купирования кровопотери, расширения толстой кишки либо удаления инородного тела.
Зачем назначается колоноскопия
Проктолог назначает проведение колоноскопии, если пациент жалуется на хронический болевой синдром в брюшной полости, задержку каловых масс, диарею и вздутие живота. Еще одно показание к выполнению диагностики кишечника является кровоточивость анального отверстия.
Если в анамнезе пациента содержится отметка о склонности к возникновению полипов в кишечном тракте, колоноскопия проводится через равные временные интервалы в целях профилактики. В процессе проведения процедуры доктор осматривает стенки кишечника и при необходимости удаляет патологические наросты, что позволяет предотвратить развитие рака.
Показания к колоноскопии
Выделяют такие показания к проведению колоноскопии:
- нарушение целостности стенок прямой кишки;
- выделение из анального отверстия кровянистых и гнойных примесей;
- резкое снижение массы тела;
 снижение показателя гемоглобина;
снижение показателя гемоглобина;- изменение стула на фоне развития, как диареи так и запора;
- возникновение в кишечном тракте инородных образований вне зависимости от их природы;
- развитие синдрома раздраженного кишечника;
- расстройство пассажа пищевых продуктов в полости кишечника;
- образование язвенного колита особенного типа;
- развитие болезни Крона, сопровождающейся воспалением;
Относительные показания к выполнению инструментального исследования представляют собой патологии сосудов (варикоз и гемангиома), кишечный туберкулез, а также рубцовые изменения на слизистой оболочки.
С профилактической целью диагностика проводится пациентам старше 50 лет, в семейном анамнезе которых указана предрасположенность к раковой опухоли, и больным, которые страдают от хронических кишечных заболеваний. Колоноскопия, как метод профилактики, используется при обследовании пациентов, у которых запущенный геморрой или нарушена целостность анального отверстия.
Противопоказания
Диагностику посредством выполнения колоноскопии категорически запрещено проводить при наличии в анамнезе больного противопоказаний к данному исследованию. В этом случае проктолог выполняет вторичную диагностику, на основании её результатов выбирает оптимальный метод для обследования кишечного тракта пациента.
Различают два типа противопоказаний – абсолютные и относительные. К первой группе противопоказаний относят патологии:
- Расстройство свертывающей функции крови.
- Колит либо язва в острой форме.
- Инфекционное воспаление брюшной полости.
- Лёгочная и сердечная недостаточность.
- Психиатрическое расстройство.
- Эпилептический синдром.
- Инфаркт миокарда в острой стадии.
- Механическое повреждение кишечной стенки.
- Обильная кровопотеря.
- Низкие показатели артериального давления.
 Колоноскопия, как метод диагностики, противопоказана новорожденным детям и беременным девушкам.
Колоноскопия, как метод диагностики, противопоказана новорожденным детям и беременным девушкам.
Этот факт обусловлен высоким риском нарушения эмбрионального развития плода, возникновения у женщины выкидыша либо преждевременных родов.
Категорию относительных запретов представляют противопоказания:
- Некачественная подготовка кишечника, о чем свидетельствует наличие в его полости остатков пищи.
- Плохое самочувствие больного, при котором не рекомендуется применять наркоз.
- Обострение язвенного колита, характеризующееся присутствием ярко выраженной клинической картины.
Менструация у женщин не является запретом для выполнения диагностики: во избежание осложнений в ходе процедуры, девушке необходимо заранее уведомить проктолога о начале критических дней.
Подготовка к процедуре
От того, насколько качественно подготовится пациент к процедуре, зависит не только вероятность результатов, но также его самочувствие после исследования кишечной полости. Подготовка к колоноскопии основывается на очищении кишечника от продуктов переработки посредством медикаментозной терапии либо очистительной клизмы. Не менее важно также соблюдать сбалансированную диету.
Медикаментозная терапия
Щадящее очищение кишечника предполагает прием таких слабительных средств, как Дюфалак, Флит, Микролакс, Левакол. Несмотря на то, что лекарственные препараты оказывают мягкое слабительное действие, их необходимо принимать согласно инструкции: увеличивать дозировку пациенту категорически запрещено. Медикаментозные средства для очищения кишечника так же имеют противопоказания – это обуславливает тот факт, что выбор препарата осуществляется проктологом.
Клизма
Врачи рекомендуют очищать кишечник посредством клизмы за несколько часов до начала обследования. В первую очередь необходимо заполнить чашу клизмы заполнить теплой водой, а после тщательно смазать её наконечник жирным кремом. Для того чтобы ускорить процесс введения трубки в анальное отверстие, больному нужно лечь на бок и расслабиться.
 Общая продолжительность процедуры составляет пять минут. После завершения манипуляции нужно аккуратно извлечь наконечник клизмы наружу и выполнить процесс опорожнения.
Общая продолжительность процедуры составляет пять минут. После завершения манипуляции нужно аккуратно извлечь наконечник клизмы наружу и выполнить процесс опорожнения.
Если проводить клизму пациенту противопоказано, для облегчения естественного выхода продуктов переработки ему разрешается выпить касторовое масло. Доза рассчитывается с учетом массы тела больного: на 1 кг веса приходится 1 г масла.
Диета
Подготовка к колоноскопии предполагает соблюдение правильного питания, что обеспечит не только очищение кишечного тракта и высвобождение токсинов, но и активизацию дефекации.
За три дня до диагностики необходимо ограничить употребление жирных сортов мяса, бобовых, свежих ягод, овощей и фруктов, хлебобулочных изделий, молока. Временно исключить из рациона нужно газированные напитки, крепкий кофе и чай, продукты с высоким содержанием консервантов, которые способствуют развитию метеоризма.
Пациенту разрешается употреблять отварное мясо индейки и кролика, легкие супы с сухариками, нежирный кефир. Положительно влияют на работу кишечного тракта домашний йогурт, рыба, приготовленная на пару, зеленый чай. С целью нормализации водного баланса больному необходимо выпивать в среднем два литра очищенной воды ежедневно.
Нужна ли анестезия
Перед началом диагностики кишечника пациенты часто спрашивают у врача, больно ли проводить колоноскопию. Врач отвечает отрицательно: обязательным этапом исследования является обезболивание.
В зависимости от состояния здоровья больного, проктолог используют местную анестезию либо общий наркоз. Местная анестезия осуществляется посредством лекарственных средств – гелей и мазей – с лидокаином, которыми врач тщательно смазывает анальное отверстие больного. Гораздо реже местная анестезия проводится путем внутривенного введения лекарств.
Общий наркоз предполагает пребывание пациента в состоянии медицинского сна и достигается с помощью введения внутрь Пропофола либо Мидазолама. Этот вид обезболивания имеет много противопоказаний, выполняется в виде исключения пациентам до 12 лет, больным с болевым порогом и когнитивным расстройством.
Как проводится колоноскопия
Алгоритм проведения колоноскопии такой:
- Пациент ложится на кушетку, поворачивается на левый бок и прижимает к груди колени.
- Проктолог обильно смазывает задний проход антисептическим средством и вводит зонд и медленно продвигает его внутрь.
- Враг изучает строение прямой кишки и оценивает состояние слизистой ткани кишечника. Если в ходе исследования патологических изменений обнаружено не было, врач извлекает гибкую трубку из заднего прохода. Если в ходе диагностики были выявлены аномалии, проктолог выполняет биопсию.
Общая продолжительность диагностики составляет один час.
Результат
 В норме слизистая ткань имеет светло-желтый либо бледно-розовый оттенок, а верхний слой представляет собой гладкую блестящую поверхность.
В норме слизистая ткань имеет светло-желтый либо бледно-розовый оттенок, а верхний слой представляет собой гладкую блестящую поверхность.
Сосудистая сетка должна равномерно ложиться на прямую кишку и с легкостью просматриваться посредством эндоскопа. Показателем нормы является также наличие небольших слизистых комков.
Если слизистая оболочка имеет яркий цвет и матовую поверхность – это свидетельствует о присутствии наростов. Еще один характерный симптом, который подтверждает наличие патологии прямой кишки, состоит в образовании скоплений из гнойных либо ороговевших тканей.
Осложнения
К негативным последствиям проведения колоноскопии относят:
- нарушение целостности стенок кишки;
- внутреннее кровотечение на фоне резекции новообразований;
- метеоризм, который сопровождается болевыми ощущениями;
- аллергическая реакция на обезболивающий препарат;
- расстройство дыхательной функции;
- высокая температура в течение трех дней после диагностики.
Если в ходе проведения диагностики проктолог использовал нестерильные медицинские инструменты, существует риск инфицирования сальмонеллезом, ВИЧ – инфекцией, гепатитом группы С.
Альтернатива
При наличии противопоказаний к выполнению колоноскопии врач назначает больному проведение магнитно-резонансной томографии. Исследование осуществляется посредством сканера, который делает снимки кишечника в двух проекциях, а также аппарата, с помощью которого на основании полученных изображений формируется 3D – модель.
Недостаток МРТ состоит в сложности диагностики новообразований с диаметром до 10 мм, что обуславливает необходимость применения дополнительной процедуры – ультразвукового исследования.