Неврология
Лейкоэнцефалит Шильдера
19.04.2019
Лейкоэнцефалит – воспаление головного мозга вирусного происхождения. Патологические изменения затрагивают белое вещество, дистрофические процессы происходят и в нейронах (сером веществе).
 Болезнь Шильдера относится к редким, но весьма опасным заболеваниям, любая терапия которых малоэффективна. Причины возникновения изучаются учеными до настоящего времени.
Болезнь Шильдера относится к редким, но весьма опасным заболеваниям, любая терапия которых малоэффективна. Причины возникновения изучаются учеными до настоящего времени.
Лейкоэнцефалит головного мозга: что это такое?
Болезнь относят к патологиям. Возбудитель провоцирует утрату миелина, что приводит к тяжелым неврологическим расстройствам. Впервые болезнь под названием «диффузный периаксиальный склероз» описал невролог из США П. Шильдер в 1912 году. Позднее были описаны другие формы лейкоэнцефалита, что позволило их объединить в группу.
В качестве самостоятельного заболевания этот вид энцефалита был выделен сравнительно недавно – в 1912 году. Описание составил психоневролог, именем которого и была названа патология. Она характеризуется дегенеративным демиелинизирующим поражением мозга, при этом наблюдается образование крупных сливных сегментов демиелинизации (патологического процесса, который представляет поражение миелиновых оболочек).
Болезнь развивается медленно, но неуклонно, при этом общая инфекционная симптоматика наблюдается редко. Признаки складываются из прогрессирующей деменции (слабоумия), расстройств вегетативной системы, гиперкинеза (непроизвольные движения), нарушения психотического состояния, эпилептических приступов. Типичной картины болезни Шильдера не существует.
Иногда недуг может напоминать психическое заболевание, иногда «маскируется» под новообразование в тканях мозга или же рассеянный склероз. Такие признаки объясняются диффузной, смешанной характеристикой процессов, размером и количеством очагов поражения, уровнем выраженности отеков, которые локализируются вокруг сосудов мозговой ткани.
Часто встречающейся формой течения болезни выступает псевдотуморозная, то есть псевдоопухолевая. Симптомы высокого внутричерепного давления (тошнота со рвотой, мигрень, ухудшение зрения) сопровождают прогрессирующие однофокусные симптомы (эпилептические приступы, слепота в одной из половин поля зрения, ослабление мышечной ткани).
Псевдотуморозная форма энцефалита отличается от опухолей рядом особенностей:
- Многоочаговость поражений.
- Регулярные изменения реакций Ланге.
- Интенсивность симптоматики имеет тенденцию к колебаниям (от ярко выраженных негативных признаков до полного отсутствия симптомов в периоды ремиссий).
- На ЭЭГ выявляются ранние значительные поражения некоторых сегментов мозговой ткани.
- Во время ремиссий наблюдается снижение концентрации белково-клеточного распада (определяется при взятии образцов спинномозговой жидкости – пункции). Очаговые изменения также понижаются.
Возраст, в котором часто проявляется заболевание, остается спорным. Зарубежные ученые-медики считают, что лейкоэнцефалит Шильдера поражает лиц 6-13 лет, наблюдения же российских специалистов свидетельствуют о том, что число заболевших разных категорий равно.
Этиология и патогенез
Несмотря на то, что установлена вирусная природа патологии, конкретный вирус выделить не удалось. Считается, что заболевание провоцируют вирусы:
- кори;
- герпеса;
- бешенства.
Недуг связывают с активацией медленных инфекций, которые пребывают в организме человека многие месяцы или годы.
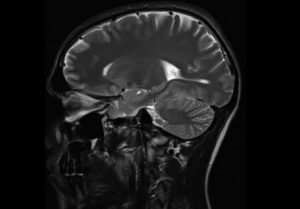 Проникая сквозь гематоэнцефалический барьер, вирусы начинают репликацию в нервных клетках, провоцируя разрушение миелина. Демиелинизация происходит диффузно или возникают отдельные ее очаги, при этом процесс затрагивает все отделы мозга.
Проникая сквозь гематоэнцефалический барьер, вирусы начинают репликацию в нервных клетках, провоцируя разрушение миелина. Демиелинизация происходит диффузно или возникают отдельные ее очаги, при этом процесс затрагивает все отделы мозга.
Гистологические исследования указывают на наличие дегенеративных и воспалительных изменений в мозговом веществе, скопление клеточных элементов крови и лимфы, деструкцию аксонов, пролиферацию глиальных клеток. Возникающие патоморфологические изменения влекут за собой отек мозга, нередко с кровоизлияниями.
Подострые формы отличаются последовательной деструкцией проводниковых систем, а в более редких случаях диффузными поражениями белого церебрального вещества. Поражения затрагивают ассоциативные зоны, отвечающие за запоминание информации, мыслительные процессы, способность к обучению.
Параллельно с разрушением миелиновых оболочек происходят пролиферативные процессы в глии, увеличивается количество фибриллярных астроцитов.
Причины
Причины возникновения и механизмы развития болезни до настоящего времени находятся в стадии изучения. Если судить по наименованию, то можно сделать вывод, что причиной считалось воспаление мозговой ткани. Также предполагается вирусная этиология.
Спровоцировать развитие могут микровирусы, запускающие воспалительные процессы. Однако попытки выделения инфекционных агентов остались безуспешными. Поэтому была выдвинута иная теория, которая предполагает связь возникновения и развития болезни с нарушением функций регуляторного механизма обмена липидов, что сближает лейкоэнцефалит с лейкодистрофией.
Морфологические изменения заключаются в том, что в белом веществе мозговых тканей возникают значительные зоны поражения, которые чаще всего расположены ассиметрично и имеют четкие заостренные черты. Зафиксированы случаи, когда подобные изменения формируются в мозговом стволе и/или мозжечке.
У пациентов подросткового и взрослого возраста наблюдались круглые очаги поражения, которые напоминали бляшки, возникающие при рассеянном склерозе.
Симптоматика
Лейкоэнцефалит отличается полиморфными, неспецифичными симптомами. Они проявляются:
- Снижение интеллекта, вплоть до слабоумия.
- Психическая нестабильность: апатия сменяется сильным возбуждением.
- Галлюцинации.
- Потеря приобретенных навыков: письмо, чтение, способность воспринимать речь.
- Ухудшение или потеря зрения, слуха.
- Непроизвольная дрожь.
- Судорожные припадки.
- Нарушение координации.
Вариантов сочетаний данных признаков очень много, поэтому выделить классическую вариацию течения болезни невозможно. В некоторых случаях клиническая картина похожа на вариант рассеянного склероза, иногда носит псевдоопухолевый характер или имеет симптоматику психиатрического заболевания.
Классификация и особенности форм лейкоэнцефалита
Острый геморрагический лейкоэнцефалит
Причины его развития до конца не выяснены, однако зафиксированы случаи развития клинической картины после профилактических вакцинаций.
Отличается очень тяжелым течением, характеризуется быстрой потерей миелиновых оболочек аксонов мозга и воспалением сосудистых структур. Воспаление сосудов носит некротический характер, вследствие чего происходят множественные кровоизлияния. В мозговых структурах накапливается фибрин, и происходит инфильтрация тканей белыми клетками крови (лейкоциты, макрофаги, лимфоциты).
Гибель нейронов провоцирует образование некротических очагов, которые сливаясь, формируют большие участки некроза. Стремительное течение патологии приводит к летальному исходу в течение нескольких дней после появления первых клинических признаков.
Лейкоэнцефалит Шильдера
Причиной развития патологии считается медленная вирусная инфекция (предположительно корь или герпес). Возбудитель провоцирует запуск аутоиммунных механизмов, что приводит к димиелинизирующим процессам в нейронах ЦНС. Некоторые ученые относят недуг к наследственным лейкодистрофиям.
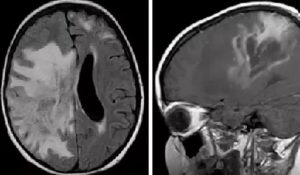 Болезнь Шильдера отличается появлением в белом веществе хаотично расположенных крупных очагов димиелинизации с четкими очертаниями. Процесс затрагивает не только большие полушария, но и мозговой ствол и мозжечок. При развитии недуга в подростковом возрасте выявляются бляшкообразные структуры, которые по строению сходны с бляшками рассеянного склероза.
Болезнь Шильдера отличается появлением в белом веществе хаотично расположенных крупных очагов димиелинизации с четкими очертаниями. Процесс затрагивает не только большие полушария, но и мозговой ствол и мозжечок. При развитии недуга в подростковом возрасте выявляются бляшкообразные структуры, которые по строению сходны с бляшками рассеянного склероза.
До сих пор ведутся дискуссии о возрастных группах, которые наиболее подвержены заболеванию. По мнению западных неврологов, первые клинические признаки развиваются у детей школьного возраста до двенадцати лет.
Отечественные ученые придерживаются версии о развитии недуга у лиц различных возрастных категорий.
Острый геморрагический лейкоэнцефалит Херста
По своей природе недуг напоминает острый геморрагический лейкоэнцефалит, однако при тщательном исследовании обнаруживаются некоторые отличия. Болезнь относится к редким, при этом характеризуется высокой степенью летальности. Деструктивные процессы в белом церебральном веществе приводят к его «расплавлению», что связано с фибриноидным васкулярным некрозом. На участках с выпотом фибрина образуются разные кровоизлияния. Наблюдается картина диффузного церебрального отека.
Болезнь Ван-Бограрта
Проявляется у младенцев в возрасте до шести месяцев. Недуг отличается преимущественным поражением церебрального ствола и спинного мозга. Болезнь начинается с экстрапирамидальных структур, постепенно переходя на пирамидальные. Большинство детей умирает от осложнений, не дожив до десяти лет.
Патологическая анатомия
Патологоанатомическое вскрытие черепной коробки выявляет признаки отека мозга, расширение борозд, атрофические изменения коркового слоя. На срезе полушарий видны очаги некроза асимметричной локализации. Некоторые участки приобретают губчатую структуру, наблюдается незначительное расширение желудочков мозга.
На гистологических препаратах обнаруживаются признаки острого воспаления. Выявляется скопление белых кровяных телец – лимфоцитов и плазмоцитов, очаговая демиелнизация. Воспалительный процесс затрагивает белое вещество, его очаги находятся в коре и оболочках мозга.
Лейкоэнцефалит головного мозга: клиническая картина
Характерные признаки у данного заболевания выражены слабо, а симптоматика сходна с другими формами энцефалита:
- слабость, головная боль, рвота;
- раздражительность;
- когнитивные расстройства;
- двигательные нарушения;
- помрачнение сознания;
- обмороки, коматозное состояние.
Ранним симптомом заболевания служат нервно-психические отклонения. Больные жалуются на слабость и быструю утомляемость, они становятся раздражительными. Спустя время симптомы усугубляются, появляется немотивированная агрессия, снижаются мыслительные способности, возможно развитие деменции. У пациентов появляются слуховые или визуальные галлюцинации.
К поведенческим расстройствам присоединяются двигательные нарушения. Наблюдается ригидность мускулов, судорожные сокращения лицевых мышц, тремор конечностей, тонические спазмы мышечных групп туловища и другие разновидности гиперкинеза.
После поражения пирамидальной системы, на более поздних стадиях отмечается снижение двигательной активности, параличи и парезы. У человека возникают депрессивные состояния, он становится апатичным. При этом судорожные сокращения мускулатуры могут сохраняться на всех стадиях заболевания.
Последние этапы болезни характеризуются трофическими и вегетативными нарушениями. Больные теряют способность двигаться, наблюдаются расстройства терморегуляции, истощение, гипергидроз.
Диагностика энцефалита
Точных данных о том, как диагностировать энцефалит Шильдера, до настоящего времени не разработано. Диагноз выставляется уже после смерти больного, при проведении вскрытия. Чтобы определить заболевание при жизни, от невропатолога потребуется внимательное сопоставления анамнеза, томографических исследований, общей клинической картины.
Привлекаются и другие специалисты:
- Офтальмолог.
- Лор врач.
- Психиатр.
Электроэнцефалография позволяет выявить симптомы поражения мозговой ткани:
- Понижение альфа активности.
- Повышение эпилептической активности.
- Нарушение альфа ритмов.
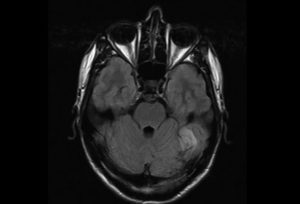
Назначается пункция, то есть на анализ берется спинномозговая жидкость. На наличие недуга указывает увеличение гамма глобулина, при этом значительно снижается удельный вес фракции альбумина. Самый информативный метод, позволяющий выявить лейкоэнцефалит Шильдера – МРТ. Синдром подтверждается наличием нескольких сливных либо одного, значительного по размерам, очага демиелинизации в мозговой ткани.
Для того, чтобы окончательно выставить диагноз, большинство невропатологов руководствуется критериями С.М.Poser:
- По данным МРТ – присутствие круглых очагов, величина которых не может быть меньше, чем два на три сантиметра.
- Патология надпочечников исключается.
- Отсутствие прочих церебральных нарушений (новообразования, энцефаломиелит или другие).
- Концентрация жирных кислот – в норме.
Если произошла смерть больного, то проводится аутопсия (посмертное вскрытие). На наличие болезни указывает присутствие сегментов, на которых произошло аномальное разрастание тканей.
Отличить заболевание от лейкодистрофии можно только с помощью гистологического исследования церебральной мозговой ткани сегментов поражения.
Лечение лейкоэнцефалита
Подход к лечению должен быть комплексным. Патогенетическая терапия подразумевает использование противовоспалительных, противоотечных и антигистаминных средств. Для устранения церебрального отека применяют мочегонные препараты, а снизить интенсивность воспалительного процесса помогают глюкокортикоидные средства (Преднизолон).
Параллельно с гормональными противовоспалительными препаратами проводят антигистаминную терапию (Димедролом, Супрастином, Диазолином).
Для восстановления метаболических процессов в организме показано инфузионное введение растворов (физиологического, Рингера-Локка). Укрепить нервную систему позволяют препараты магния и калия, витамины группы В.
При тяжелых проявлениях заболевания назначают симптоматическую терапию. Используют противосудорожные средства, транквилизаторы, антидепрессанты, обезболивающие и спазмолитики.
В связи с тем, что данные о точных причинах возникновения лейкоэнцефалита отсутствуют, эффективных методов терапии до настоящего времени не разработано. Некоторый эффект дает глюкокортикостероидная терапия. Поэтому многим больным прописывают Метилпреднизолон. Изначально он вводится в виде инъекций (в повышенных дозировках), потом принимается перорально, с постепенным понижением доз.
Также назначается терапия:
- Нейропротекторная, то есть защищающая нейроны от гибели (Церебролизин, Цераксон, Пирацетам и т.д.).
- Сосудистая (Циннаризин, Винпоцетин).
- Антиоксидантная (Мексидол, Глутаминовая кислота и прочие).
- Противоотечная (Ацетазоламид, Фурасемид и т.п.).
- Назначаются препараты против конвульсий (Диазепам, Кабамазепин и т.д.).
При необходимости используются психотропные медикаментозные средства, полипептиды, специальный витаминный курс. Конечно, пациент нуждается в постоянному уходе, его следует кормить, следить за его кожными покровами, протирая их специализированными средствами, чтобы исключить появление пролежней.
Прогноз заболевания
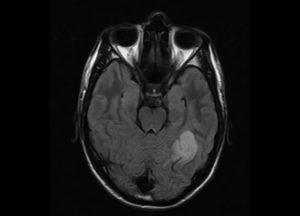 Лейкоэнцефалит головного мозга – тяжелая патология, которая отличается прогрессирующим течением. В зависимости от формы заболевания, больные погибают в первые несколько суток после появления первых клинических симптомов, либо спустя несколько месяцев.
Лейкоэнцефалит головного мозга – тяжелая патология, которая отличается прогрессирующим течением. В зависимости от формы заболевания, больные погибают в первые несколько суток после появления первых клинических симптомов, либо спустя несколько месяцев.
При благоприятном ремитирующем течении недуга и адекватном лечении, пациенты могут прожить несколько лет. В этот период симптоматика заболевания может быть стертой, либо полностью отсутствовать.
Лейкоэнцефалит Шильдера неизбежно прогрессирует, патологические изменения необратимы. Поэтому в результате болезни всегда наступает гибель. Длительность развития недуга составляет от пяти месяцев до четырех лет. Зафиксированы случаи, когда заболевание длилось больше этого срока, приобретая затяжной, хронический характер. При этом могут наблюдаться периоды ремиссии, когда симптоматика энцефалита полностью отсутствует.
Лейкоэнцефалит Шильдера является неизлечимой болезнью. Все терапевтические меры способны лишь несколько облегчить состояние заболевшего человека и на некоторое время сдержать прогрессирование данного синдрома. Однако учеными активно ведутся разработки, направленные на выявление причин и создание эффективных средств по борьбе с недугом.