Неврология
Полиневропатия (полинейропатия)
18.01.2019
Состояние здоровья ухудшается при сбое в работе любой системы организма.
Ощутимо ухудшают качество жизни заболевания нервной системы, отражаясь на физическом и психологическом здоровье. Нервная система (НС) состоит из разных отделов.
При поражении мелких нервов, узлов, ганглий периферической системы развивается полиневропатия (ПНП) – заболевание НС, вызывающее мышечную слабость (парез), утрату чувствительности, вегетативно-трофические расстройства в конечностях, нарушения в работе лицевых нервов.
Причины полиневропатии
Полиневропатия – полиморфное заболевание, вызванное поражением аксонов (двигательных и чувствительных), их защитных (миелиновых) оболочек, сосудов. Вначале болезненный процесс локализуется в дистальных (удаленных от центра) отделах конечностей, распространяется проксимально.
Диффузное поражение нервов возникает по разным причинам, частные: сахарный диабет, алкоголизм, а также:
 инфекционные заболевания, вызванные вредоносными бактериями с выраженным токсикозом;
инфекционные заболевания, вызванные вредоносными бактериями с выраженным токсикозом;- ухудшение функциональности щитовидной железы;
- наследственная (генетическая) предрасположенность (склонность к заболеванию у лиц, родители которых болели тем же недугом);
- системные заболевания, вызывающие трансформацию соединительных тканей;
- несбалансированное питание;
- избыток витамина В6, дефицит витамина В12;
- интоксикации (отравления тяжелыми металлами, метиловым спиртом);
- функциональные нарушения в печени;
- аллергии;
- заболевания, связанные с профессиональной деятельностью;
- сильных препаратов (химиотерапии, антибиотиков).
Спровоцировать болезнь могут иные факторы: вибрация, переохлаждение, физические и механические нагрузки. Хроническая ПНП поражает лиц, болеющих диабетом. Во избежание ее развития надо держать под контролем содержание сахара, снижать сверхнормативные его показатели с помощью лекарств.
Симптомы полиневропатии
В зависимости от вида поврежденных нервов, преобладает симптоматика из 3-х типов:
- моторная (двигательная);
- сенсорная (чувствительная);
- вегетативная (со стороны внутренних органов).
Часто возникает сочетание различных типов симптомов, например, сенсорно-моторные.
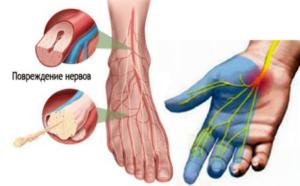
Патология в нейронах, отвечающих за моторику, сопровождается слабостью мускулатуры, мышечной атрофией конечностей. Для аксональной нейропатии характерно ослабление мышц-разгибателей ног, провоцирующее «петушиную походку». Сенсорные признаки (онемение тканей, утрата чувствительности, жжение, боль) — результат поражения чувствительных нервов. При сенсорно-моторном типе болезни постепенно утрачиваются двигательные функции.
 Воспалительная полиневропатия нижних конечностей в острой форме сопровождается симметричной вялостью мышц, онемением в проксимальных отделах (покалыванием в пальцах), болью в икрах. Из-за отдаленности от ЦНС, отсутствия защитных барьеров чаще страдают именно ноги. Запущенная стадия приводит к потере способности самостоятельно передвигаться. Даже длительное лечение зачастую не приводит к полному выздоровлению.
Воспалительная полиневропатия нижних конечностей в острой форме сопровождается симметричной вялостью мышц, онемением в проксимальных отделах (покалыванием в пальцах), болью в икрах. Из-за отдаленности от ЦНС, отсутствия защитных барьеров чаще страдают именно ноги. Запущенная стадия приводит к потере способности самостоятельно передвигаться. Даже длительное лечение зачастую не приводит к полному выздоровлению.
Из 3-х типов расстройств наиболее распространены вегетативные, при которых поражаются цилиндры аксонов, не имеющие миелинизированной защитной оболочки. Частые симптомы: нарушение тонуса сосудов, гипотензия, тахикардия, сухость кожи, гипергидроз (чрезмерное потоотделение), дисфункция системы пищеварения (запоры). Сбой в вегетативной регуляции функционирования сердца может спровоцировать скоропостижную смерть.
На начальном этапе в результате раздражения периферических нервных волокон проявляются:
- дрожь в конечностях;
- непроизвольное подергивание отдельных мышц;
- онемение, покалывание в тканях, ощущение ползанья мурашек;
- мучительные судороги в пальцах, икрах ног;
- боли различной интенсивности;
- повышение давления (АД).
Развитие болезни, когда нарушается функциональность нервов, симптомы становятся болезненнее и проявляются ярче:
- мышцы истончаются, их тонус снижается;
- проявляется мышечная слабость;
- утрачивается чувствительность в кончиках пальцев конечностей;
- возникают приступы головокружения, тахикардии (учащённого сердцебиения);
- на пораженных участках наблюдается выпадение волос, чрезмерная сухость кожи;
- беспокоят запоры;
- выраженная слабость.
Множественное сочетанное поражение, в которое одновременно вовлечены нервы разных уровней (корешки, периферические нервные волокна и сплетения), развивается полирадикулоневропатия.
Классификация полиневропатии
Сложность протекания заболевания, шансы на выздоровление зависят от его вида.
Полиневропатия различной этиологии подразделяется на:
- идиопатическая ПНП – плохо изученный тип патологии с не выясненными причинами возникновения. Врачи предполагают, что первопричиной является сбой в работе в иммунной системы, когда вырабатываемые антитела атакуют собственные нервные клетки;
- дисметаболическая – является следствием расстройства метаболизма (обмена веществ);
- токсическая – проявляется при отравлении токсинами, химическими веществами (медпрепаратами, алкоголем);
- постинфекционная – осложнение инфекционных болезней (дифтерия, ВИЧ);
- паранеопластическая — сопровождает развитие онкологии, следствие роста злокачественных опухолей;
- системная – первопричина — системные заболевания, поражающие соединительные ткани (васкулит, диспротеинемия, склеродермия);
- диабетическая – развивается, как осложнение у пациентов, страдающих сахарным диабетом.
Заболевание по патогенетическому признаку классифицируется:
- аксональный тип – развивается при поражении цилиндра аксона — основной питающей его части. Заболевание — тяжелое, лечение – длительное, не всегда успешное;
- демиелинизирующий – поражены миелиновые оболочки нейрона, обеспечивающие их защиту и передачу импульсов. Прогноз благоприятный при своевременном лечении;
- нейронопатический, развивается при начальном поражении тел нейронов периферической системы.
По характеру протекания полиневропатия бывает:
- острая – пик симптоматики стремительно нарастает в течение нескольких дней (иногда, недель);
- подострая – максимально выраженные симптомы развиваются в течении нескольких недель (или месяцев);
- хроническая – сопровождается длительным и медленным нарастанием симптомов;
- рецидивирующая (повторяющаяся, возобновляющаяся).
Формы ПНП по клинической симптоматике: моторная, сенсорная, сенсомоторная, вегетативная. (Описание клинической картины — в разделе Симптомы).
Полиневропатия при диабете развивается в результате поражения болезнью малых кровеносных сосудов. Это осложнение может стать первым признаком диабета, а может развиться через много лет после его начала. Почти у 50% лиц, страдающих сахарным диабетом, наблюдается синдром ПНП. Хроническая, плохо прогрессирующая, патология приводит к дегенеративным изменениям нервных тканей, не подлежащих восстановлению. Поражение большого количества нервов (ног) вызывает утрату чувствительности, мучительные боли, мышечные парезы.
 Развитие диабетической ПНП часто сопровождается висцеральной нейропатией, при которой нарушается иннервация (связь с ЦНС) внутренних органов. Это приводит к ортостатической гипотонии, расстройству мочеиспускания (автономный мочевой пузырь), эректильной дисфункции (импотенции).
Развитие диабетической ПНП часто сопровождается висцеральной нейропатией, при которой нарушается иннервация (связь с ЦНС) внутренних органов. Это приводит к ортостатической гипотонии, расстройству мочеиспускания (автономный мочевой пузырь), эректильной дисфункции (импотенции).
Полиневропатия ног (при наличии диабета) сопровождается вегетативной иннервацией, нарушением чувствительности. В местах поражения, возникают зуд, боль, деформация стоп. Кожа приобретает фиолетовый цвет, затем чернеет, гангрезированные ткани мумифицируют, появляются язвы.
Трудоспособность утрачивается.
Диагностика полиневропатии
Диагностические мероприятия направлены на поиск причин полинейропатии:
- для установления предрасполагающих факторов пациента подробно опрашивают о характере протекания. Проводится сбор анамнеза:
- была ли эта патология у родителей пациента;
- есть ли подозрения на диабет (превышение нормы сахара в крови);
- употребляет ли он алкоголь;
- связана ли работа с токсичными веществами;
- как давно он заметил симптомы, какие беспокоят больше всего.
Например, для диабетической, наследственной формы характерно медленное развитие, постепенное нарастание проявлений;
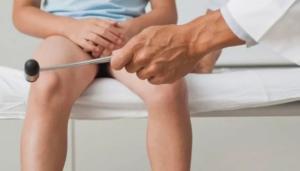
- невролог при осмотре определяет место локализации патологии (места онемения, жжения);
- лабораторное исследование крови показывает содержание сахара (креатина, мочевины), наличие токсинов;
- инструментальный метод электронейромиографии показывает скорость прохождения в конечностях нервных импульсов;
- при необходимости проводят микроскопическое исследование икроножного нерва (биопсию);
Дополнительно привлекаются узкие специалисты для консультации (эндокринолог, для женщин – гинеколог, для детей – педиатр).
Лечение заболевания
Болезнь развивается медленно или молниеносно, лечение некоторых ее форм носит затяжной характер. При наследственном заболевании стараются максимально снизить проявляемые симптомы. Комплексное лечение диабетической, лекарственной, алкогольной ПНП направлено на остановку развития и устранение симптомов.
Используются:
- препараты (глюкокортикостероиды, иммуноглобулины и прочие) в зависимости от типа болезни;
- обезболивающие средства;
- средства для замедления атрофии и усиления регенерации нейронов;
- антибиотики, если необходимо устранить воспалительно-инфекционный процесс;
- антиоксиданты, иммуноглобулин, трициклические антидепрессанты;
- прием или инъекции глюкозы, витаминов;
- ношение ортезов, поддерживающих конечности при их слабости;
- при паранеопластическом – удаление злокачественной опухоли;
- плазмаферез (очистка крови больного);
- лечебная физкультура для поддержания мышечного тонуса;
При контрактурах, деформациях стоп прибегают к оперативному вмешательству.
Не применяются средства народной медицины, при подобном недуге – они неэффективны. Настои и отвары трав можно использовать при этиотропной терапии для укрепляющего эффекта. Использование нетрадиционных методов будет только в сочетании с медицинскими препаратами и по согласованию с врачом.
При отсутствии лечения болезнь быстро прогрессирует и опасными ее последствиями являются: паралич конечностей, мышц дыхания, остановка сердца.
Прогноз болезни
В основном прогноз лечения патологии — положительный. Достичь полного исцеления не удается для пациентов с полинейропатией конечностей воспалительного характера. Высока вероятность возврата болезни (рецидива) у пациентов с диабетической формой патологии.
Лицам из группы риска для профилактики недуга рекомендуется:
- не злоупотреблять спиртным, не курить;
- избегать близкого контакта с токсинами (на вредном производстве применять средства защиты);
- контролировать уровень сахара (сдавать анализ);
- препараты принимать исключительно по назначению врача;
- ежегодно проходить профилактический осмотр.
При запущенных, тяжелых видах ПНП прогноз ухудшается.






